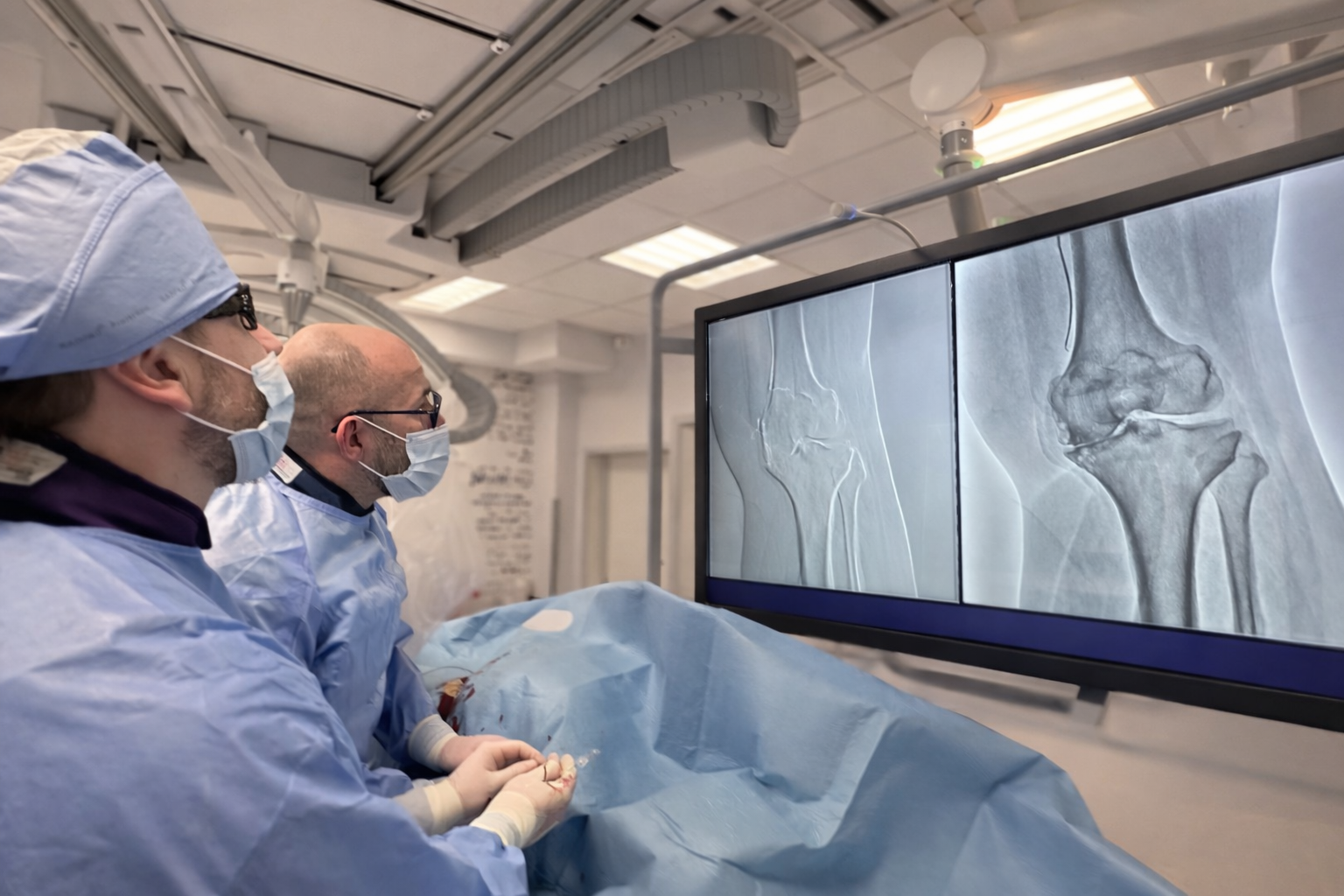
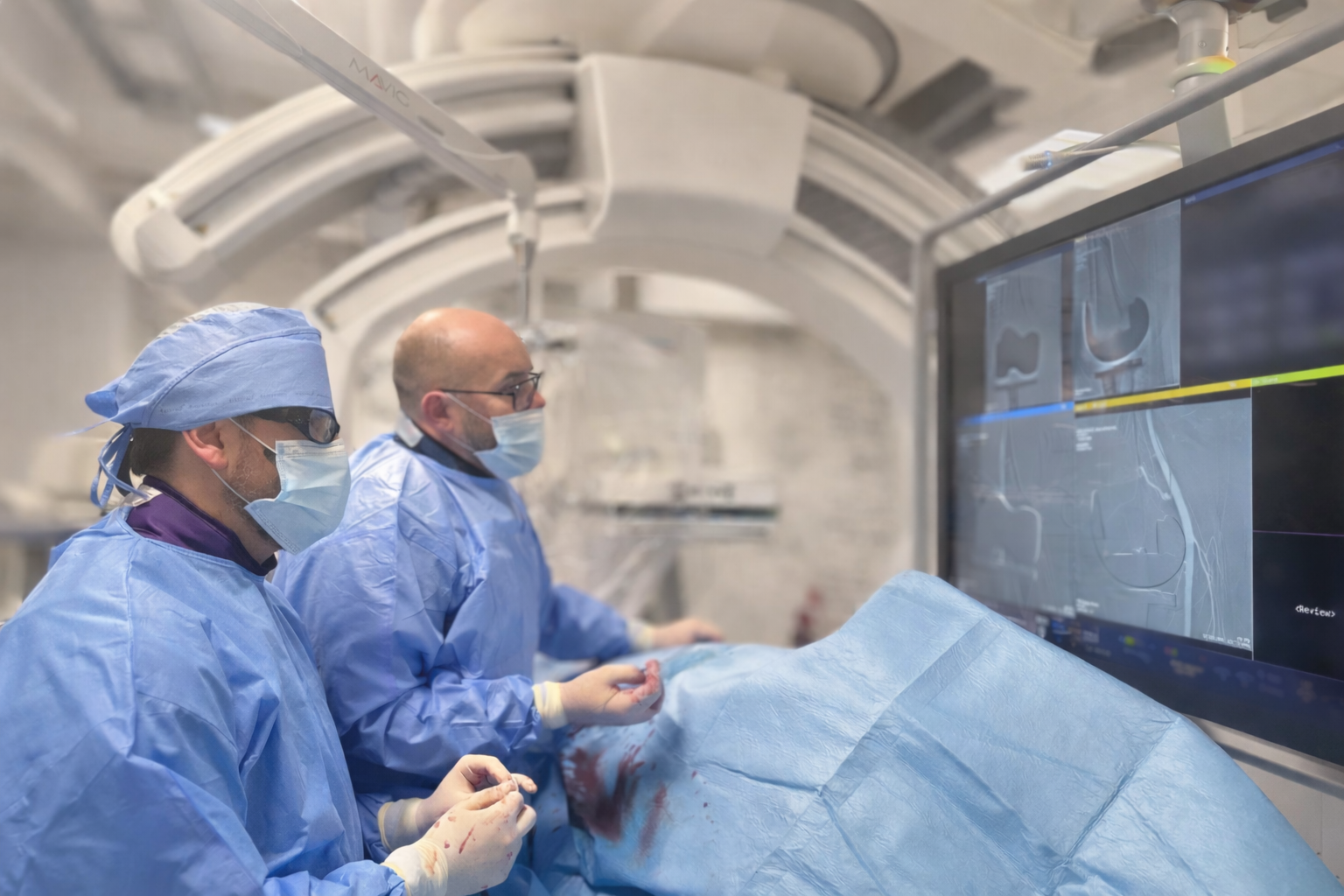
Embolizacja tętnic kolankowych (GAE – Genicular Artery Embolization) jest małoinwazyjnym zabiegiem wewnątrznaczyniowym, wykonywanym przez lekarza radiologa zabiegowego. Stosowany w leczeniu bólu kolana, najczęściej w przebiegu choroby zwyrodnieniowej.
Przez wiele lat uważano, że ból w chorobie zwyrodnieniowej stawu kolanowego wynika przede wszystkim ze stopniowego zużywania się chrząstki stawowej. Dziś wiadomo, że mechanizm powstawania dolegliwości jest bardziej złożony. Istotną rolę odgrywa również stan zapalny rozwijający się w obrębie błony maziowej, czyli tkanki wyściełającej wnętrze stawu i odpowiadającej m.in. za produkcję płynu stawowego.
W przebiegu choroby zwyrodnieniowej błona maziowa może ulegać przerostowi i przewlekłemu podrażnieniu. W jej obrębie rozwija się wtedy gęsta sieć drobnych naczyń krwionośnych oraz włókien nerwowych, które sprzyjają utrzymywaniu się procesu zapalnego. To właśnie te zmiany mogą w dużym stopniu odpowiadać za odczuwanie bólu, sztywność stawu czy obrzęk kolana, nawet wtedy, gdy uszkodzenie chrząstki nie jest jeszcze bardzo zaawansowane.
Embolizacja tętnic kolankowych (GAE) polega na selektywnym zamknięciu drobnych naczyń krwionośnych zaopatrujących obszary objęte stanem zapalnym. Dzięki ograniczeniu dopływu krwi do tych miejsc proces zapalny ulega osłabieniu, co może prowadzić do zmniejszenia dolegliwości bólowych i poprawy funkcjonowania stawu kolanowego.
Podczas zabiegu, przez niewielkie nakłucie tętnicy w pachwinie, wprowadza się cienki cewnik do drobnych naczyń krwionośnych zaopatrujących staw kolanowy. Następnie pod kontrolą aparatu rentgenowskiego podaje się specjalne, resorbowalne cząstki, które czasowo ograniczają nadmierne ukrwienie tkanek objętych przewlekłym stanem zapalnym.
Zabieg trwa około 60-90 minut i jest wykonywany jest w znieczuleniu miejscowym, bez konieczności operacji otwartej (nie wymaga dużego nacięcia chirurgicznego).
Zabieg może być stosowany u pacjentów:
- z przewlekłym bólem kolana, utrzymującym się co najmniej kilka miesięcy mimo leczenia zachowawczego (leki, rehabilitacja, iniekcje dostawowe – zastrzyki)
- z chorobą zwyrodnieniową stawu kolanowego
- z cechami aktywnego zapalenia błony maziowej w badaniu rezonansu magnetycznego lub USG
- u których leczenie operacyjne jest przeciwwskazane (np. z powodu chorób współistniejących)
- którzy nie kwalifikują się do endoprotezoplastyki stawu kolanowego lub chcą ją odroczyć (np. z racji wieku)
- w wybranych przypadkach przewlekłego bólu po endoprotezoplastyce, po szerokiej diagnostyce różnicowej. Przed taką kwalifikacją trzeba wykluczyć m.in. infekcję, obluzowanie, osteolizę, niestabilność i inne przyczyny mechaniczne.
O kwalifikacji do zabiegu zawsze decyduje lekarz po analizie badań obrazowych i stanu klinicznego pacjenta.
Kwalifikacja do zabiegu odbywa się zwykle u specjalisty radiologii interwencyjnej we współpracy z ortopedą. Lekarz ocenia ogólny stan zdrowia pacjenta oraz:
- czas trwania i nasilenia bólu oraz jego wpływ na chodzenie i codzienne funkcjonowanie
- skuteczność dotychczasowego leczenia (rehabilitacja, NLPZ, zastrzyki dostawowe, kwas hialuronowy, sterydy)
- wyniki badań obrazowych: RTG kolana (ocena stopnia zmian zwyrodnieniowych), często rezonans magnetyczny (ocena błony maziowej i stanu zapalnego).
Po wypisie:
- zalecane jest unikanie intensywnego wysiłku fizycznego przez kilka dni
- możliwe są przejściowe dolegliwości, takie jak ból kolana lub niewielkie zaczerwienienie skóry
- lekarz może zalecić krótkotrwałe stosowanie leków przeciwbólowych lub przeciwzapalnych
- większość pacjentów wraca do codziennych aktywności w ciągu kilku dni.
Pacjent otrzymuje dokładne zalecenia dotyczące kontroli oraz informacje, w jakich sytuacjach należy pilnie zgłosić się do lekarza.
- przejściowy ból lub obrzęk kolana
- zasinienie / krwiak w miejscu wkłucia
- rzadko – przejściowe zmiany skórne związane z niezamierzoną embolizacją drobnych naczyń skórnych.
Ryzyko martwicy struktur stawowych jest minimalne dzięki selektywnemu charakterowi zabiegu i bogatemu krążeniu obocznemu w obrębie stawu kolanowego.