26 listopada 2019
26 listopada 2019
Protezoplastyka stawu biodrowego czy kolanowego to już standardowe operacje w Polsce – poddaje im się 70-80 tys. osób rocznie1. Tymczasem wszczepienie protezy stawu ramiennego, z czego od dawna korzystają pacjenci w innych krajach, w Polsce wciąż jest rzadkie – to niespełna 1 procent wszystkich zabiegów protezoplastyki2. Korzysta z nich zaledwie 600-700 pacjentów rocznie3 – podczas gdy np. w Wielkiej Brytanii – ponad 10-krotnie więcej4. Na przykład w całym województwie warmińsko-mazurskim w 2017 roku wykonano jedynie 4 tego typu operacje5.
Wzrasta długość życia, a ludzie nie chcą rezygnować z aktywności i samodzielności. Niekiedy jednak nie mają pełnej wiedzy o istnieniu optymalnych dla nich terapii. Tak właśnie dzieje się z protezoplastyką stawu ramiennego – mówi dr n. med. Tomasz Kowalski, ortopeda i traumatolog w klinice Carolina Medical Center, specjalizujący się w chirurgii barku i łokcia.
Dr Kowalski przez ostatnie lata prowadził praktykę lekarską w Wielkiej Brytanii.
W Europie Zachodniej operacje wszczepienia protezy stawu ramiennego wykonuje się znacząco częściej niż w Polsce: w Wielkiej Brytanii to ok. 7500 pacjentów rocznie. To przede wszystkim osoby po 50 roku życia, ze zmianami zwyrodnieniowymi, po urazach, w tym złamaniach osteoporotycznych – zauważa ekspert Carolina Medical Center.
Choroba zwyrodnieniowa stawów barku
Choroba zwyrodnieniowa stawów (artroza) jest najczęściej występującym schorzeniem układu ruchu6. Polega na niszczeniu chrząstki kości tworzących staw. U osób po 50. roku życia zmiany zwyrodnieniowe związane są zazwyczaj ze zużyciem powierzchni stawowej. Ryzyko rozwoju choroby jest większe, jeśli bark był nadmiernie obciążany (np. u pracowników fizycznych), a także jeśli wcześniej występowały urazy.
Ból barku jest bardzo dokuczliwy, a ograniczenia związane z brakiem ruchomości stawu mogą wiązać się np. z niemożnością wykonywania codziennych, zwykłych czynności (związanych z uniesieniem ręki, chwytaniem przedmiotów, prowadzeniem auta).
Należy jak najszybciej podjąć leczenie, aby choroba nie postępowała – mówi dr n. med. Tomasz Kowalski – Im wcześniej podejmiemy odpowiednie działania, tym mniej inwazyjne leczenie nas czeka.
W zależności od stopnia zaawansowania, medycyna proponuje różnorodne terapie: rehabilitację, farmakologię, medycynę regeneracyjną oraz leczenie operacyjne. To ostatnie jest konieczne wówczas, gdy choroba jest zaawansowana, a leczenie zachowawcze nie daje oczekiwanych rezultatów.

Leczenie operacyjne
W przypadku średniozaawansowanych zmian zwyrodnieniowych stosowana bywa metoda małoinwazyjna (artroskopowa): wprowadzenie do stawu kamery i urządzeń chirurgicznych w celu uwolnienia przykurczów torebki stawowej i usunięcia wyrośli kostnych, które ograniczają ruch.
Mimo, że tą operacją nie odtwarzamy powierzchni stawowej, jesteśmy w stanie – szczególnie u osób bardzo aktywnych i w wieku poniżej 60. roku życia – poprawić zakres ruchu i przywrócić je do normalnego funkcjonowania – dodaje dr Kowalski.
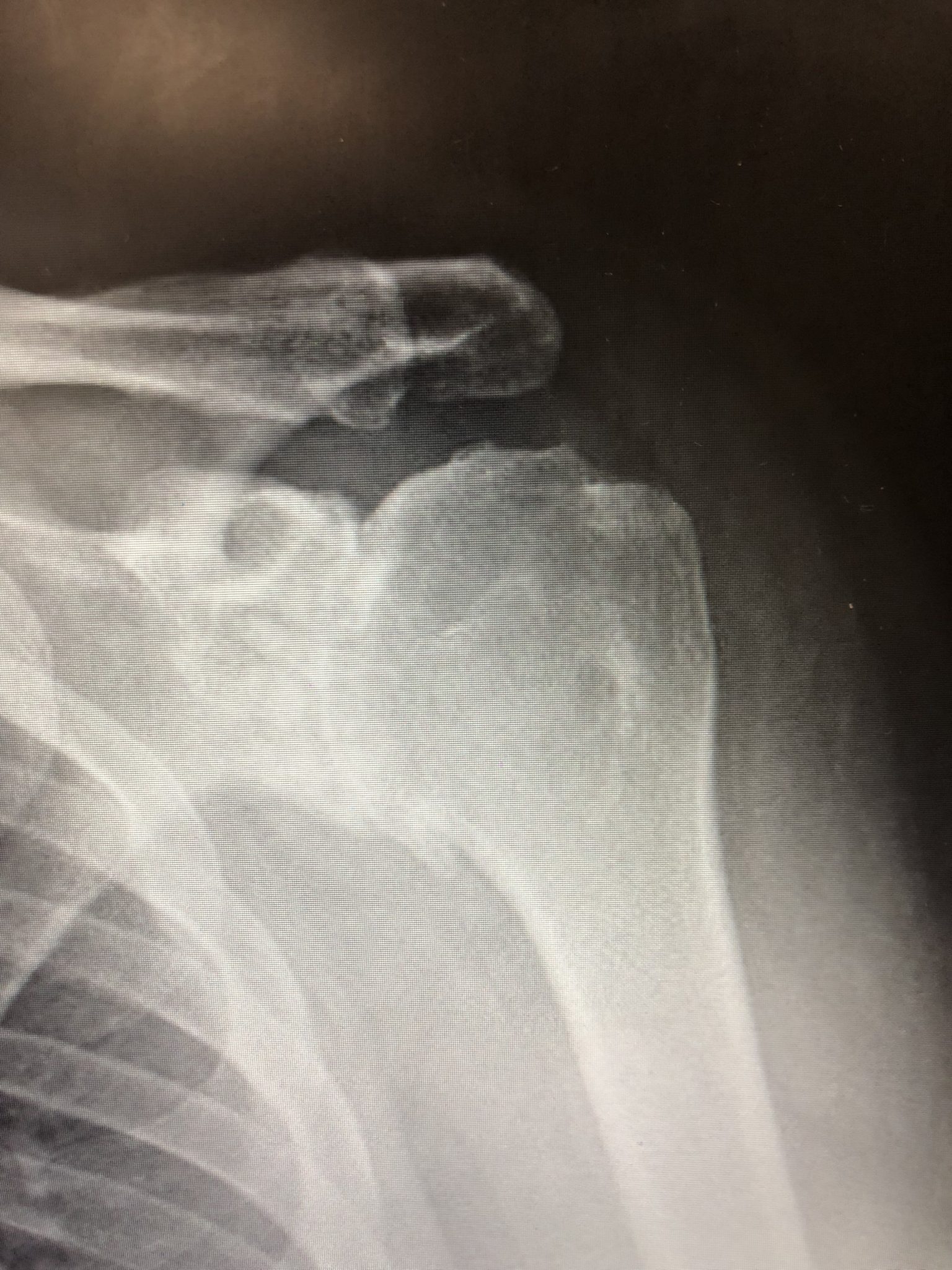
Zdjęcie RTG - choroba zwyrodnieniowa barku
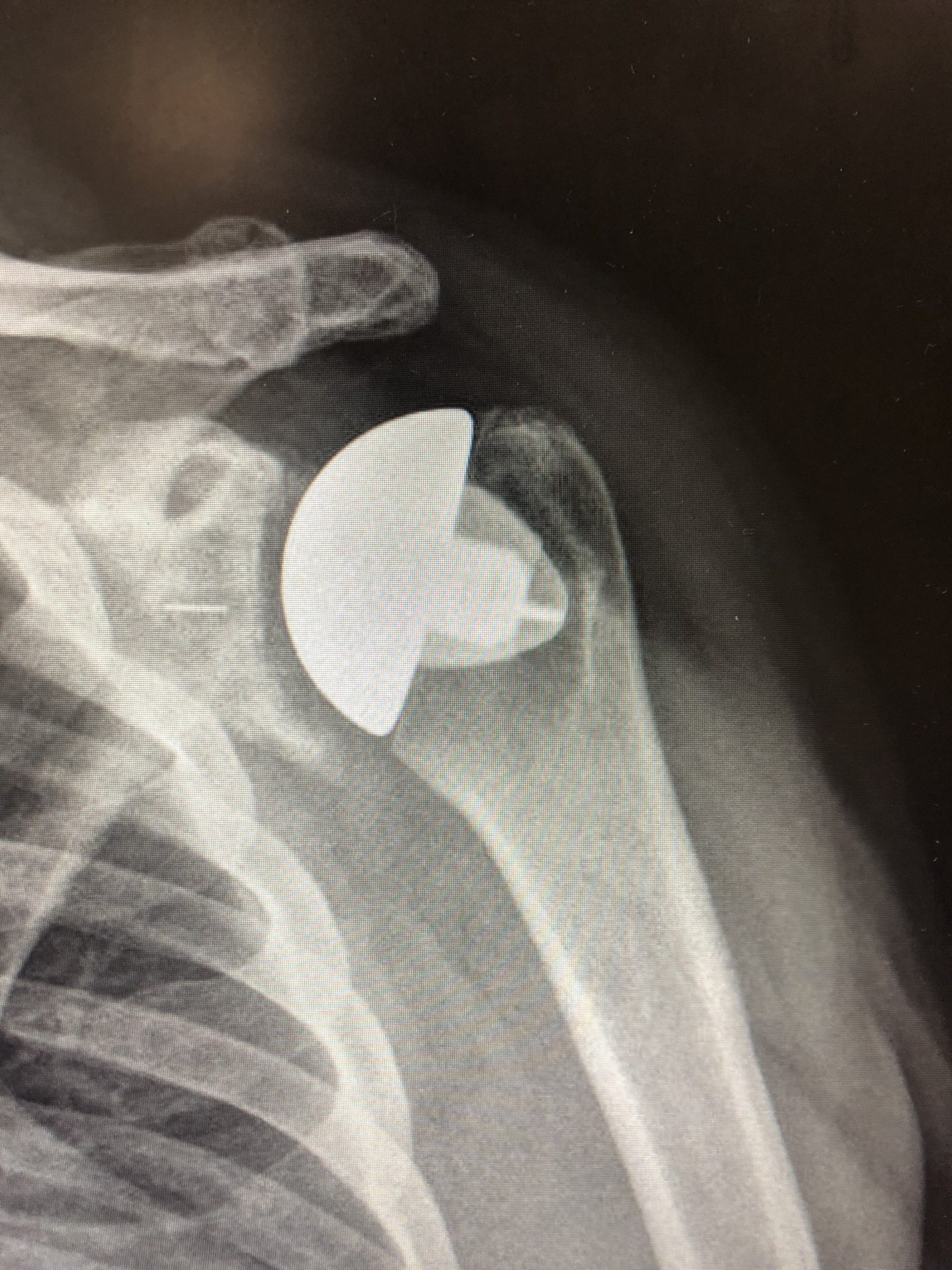
Zdjęcie RTG - endoprotezoplastyka barku
Jeśli zmiany zwyrodnieniowe są bardziej zaawansowane, szanse na wyleczenie i powrót do aktywności daje endoprotezoplastyka stawu barkowego, czyli zastąpienie zużytych powierzchni stawowych endoprotezą. Operacja wymiany stawu trwa około dwóch godzin. Po zabiegu kończyna unieruchamiana jest w ortezie na 4-6 tygodnie, aby przecięte ścięgna miały czas na gojenie. W tym okresie wdraża się ćwiczenia barku pod kontrolą fizjoterapeuty. Powrót do codziennych aktywności i prowadzenia samochodu zajmuje ok. 6 tygodni, do aktywności sportowej 3-6 miesięcy. Całkowita rekonwalescencja trwa do 12 miesięcy.
W ciągu ostatnich 20 lat endoprotezoplastyka barku stała sie standardem w leczeniu zmian zwyrodnieniowych barku na świecie. Obecnie istnieją możliwości rekonstrukcji 3D (trójwymiarowej), pozwalającej na personalizację endoprotezy i jej precyzyjnego dostosowania do anatomii pacjenta, tym samym zmniejsza sie ryzyko wcześnejszego obluzowania oraz innych powikłań.
Źródła:
1„Realizacja świadczeń endoprotezoplastyki stawowej w 2016 r.” oraz „Realizacja świadczeń endoprotezoplastyki stawowej w 2017 r.” – opracowania sporządzone na podstawie Centralnej Bazy Endoprotezoplastyk Narodowego Funduszu Zdrowia: https://www.nfz.gov.pl/download/gfx/nfz/pl/defaultstronaopisowa/349/38/1/realizacja_swiadczen_endoprotezoplastyki_stawowej_w_2017_r.pdf oraz https://www.nfz.gov.pl/download/gfx/nfz/pl/defaultstronaopisowa/349/34/1/cbe_za_2016.pdf
2tamże
3tamże
4Raport „15th Annual Report 2018: National Joint Registry for England, Wales, Northern Ireland and the Isle of Man” https://www.hqip.org.uk/wp-content/uploads/2018/11/NJR-15th-Annual-Report-2018.pdf
5tamże
6World Health Organization „Musculoskeletal conditions” https://www.who.int/news-room/fact-sheets/detail/musculoskeletal-conditions